Impianti dentali: guida clinica per lo studio odontoiatrico
Impianti dentali nello studio odontoiatrico: aspetti essenziali
Che cosa sono e come funzionano
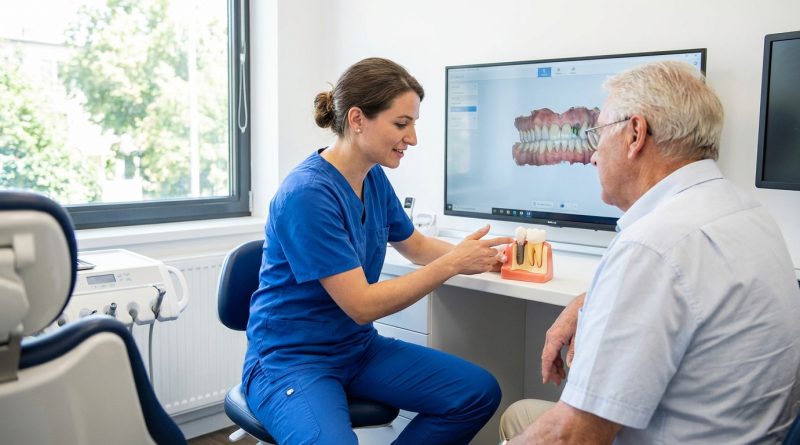
Gli impianti dentali sono dispositivi endossei, spesso assimilabili a una piccola vite, inseriti nell’osso mascellare o mandibolare per sostenere un dente singolo o una riabilitazione protesica più estesa. Il principio biologico che ne consente l’integrazione è la osteointegrazione, ovvero l’adesione stabile tra la superficie implantare e l’osso ricevente dopo un periodo di guarigione. Nella pratica clinica è comune l’impiego del titanio, materiale biocompatibile ampiamente utilizzato anche in altri ambiti protesici, che favorisce un’interfaccia affidabile con i tessuti duri e molli del cavo orale.
Un impianto è composto dalla vite inserita nell’osso, dal moncone protesico che emerge dalla gengiva e dal manufatto protesico definitivo, spesso in ceramica, realizzato dopo la maturazione dei tessuti. Il percorso prevede di solito una fase iniziale di stabilità meccanica seguita da una fase biologica, durante la quale l’osso consolida il legame con la superficie implantare. I tempi di attesa stimati sono comunemente di 3 o 4 mesi, con eventuale esposizione successiva dell’impianto per modellare la gengiva attorno al moncone e ottenere un profilo di emergenza coerente con la futura corona.
Iter clinico e diagnostica
L’iter inizia con un inquadramento anamnestico e una diagnosi clinica e radiologica finalizzate a valutare condizioni generali di salute, abitudini come il fumo, stato dei tessuti parodontali e disponibilità ossea. La pianificazione considera il posizionamento tridimensionale rispetto a strutture anatomiche sensibili e si avvale di esami come la TAC CONE BEAM 3D o il dentalscan, utili a stimare quantità, qualità e morfologia dell’osso. Quando il volume osseo è insufficiente, è possibile discutere procedure di rigenerazione guidata o innesti, secondo indicazioni e limiti clinici condivisi in sede di valutazione.
Un quadro operativo tipico prevede l’inserimento dell’impianto, un periodo di guarigione per consentire l’integrazione e la successiva rilevazione delle impronte per la protesi definitiva. La pagina informativa della Dental@Med Dentistry Division offre una panoramica editoriale sui passaggi principali e sulle valutazioni preliminari dedicate agli impianti dentali, con riferimenti ai materiali, ai tempi di trattamento e agli strumenti diagnostici impiegati in implantologia, in un’ottica descrittiva e orientata alla comprensione del percorso assistenziale.
Valutazioni cliniche, indicazioni e opzioni protesiche
Le indicazioni comprendono l’assenza di controindicazioni sistemiche rilevanti, un controllo adeguato di eventuali patologie come il diabete e un quadro parodontale stabile. Il fumo, in particolare se intenso, è considerato un fattore di rischio per l’integrazione e la stabilità a medio termine. Le percentuali di esito riportate in letteratura per pazienti sani e non fumatori risultano elevate, talvolta prossime al 95 per cento, ma il risultato dipende da molti elementi clinici e comportamentali. L’anestesia locale consente di limitare la percezione del dolore durante la procedura; nel periodo postoperatorio possono presentarsi fastidi gestibili con farmaci analgesici indicati dal curante.
La scelta protesica segue criteri anatomici e funzionali. In presenza di edentulia estesa è possibile valutare riabilitazioni fisse supportate da più impianti, come la Toronto Bridge, che ancorando una struttura protesica a 4 o 6 impianti consente di sostituire un’intera arcata quando le condizioni ossee e mucose lo consentono. In altri casi si considerano protesi fisse su singoli impianti o soluzioni rimovibili. Qualunque opzione richiede mantenimento domiciliare accurato, controlli periodici e monitoraggio radiografico, aspetti che incidono sulla durata clinica del dispositivo e sull’equilibrio dei tessuti periimplantari nel tempo.